Wundwissenlexikon: Pyoderma gangraenosum
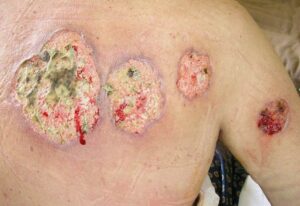
Das Pyoderma gangraenosum, auch Dermatitis ulcerosa genannt, ist eine schmerzhafte Erkrankung der Haut. Es kommt zu einer großflächigen, in der Regel an einer Körperstelle, zu einer Geschwürbildung und zu einem Absterben der Haut (Gangrän – Sonderform der Koagulationsnekrose, entsteht üblicherweise nach länger bestehender relativer oder absoluter Ischämie). Während die Krankheit sich in vielen Fällen langsam entwickelt, kann es zu massiven Ausbrüchen kommen, welche auch Amputationen erforderlich machen können. Die Erkrankung wird weltweit beobachtet. Die Inzidenz ist nicht exakt bestimmt. Schätzungen liegen bei 0,3-1,0/100.000 Einwohnern/Jahr. Auftreten ist in jedem Lebensalter möglich. Durchschnittsalter in einer größeren Studie lag bei 57 Jahren. Häufigkeitsgipfel im 25. und 54. Lebensjahr. Dominanz des weiblichen Geschlechts (etwa 65% der Patienten sind Frauen).
Klinisches Bild
Am Beginn stehen multiple Papeln und Pusteln, die sich rasch vergrößern und konfluieren. Diese treten häufig nach Bagatelltraumen (Insektenstiche, kleinere Verletzungen) auf. Innerhalb weniger Tage kommt es zur Ausbildung flächenhafter, zunächst flacher, im Laufe weniger Wochen tiefreichender, das Hautorgan überschreitender (Subkutis, evtl. Muskulatur und Sehnenlager betreffend) Ulzerationen. Das Ulcus bzw. die Ulcera besitzt typischerweise eine zentrale Nekrosezone und äußerst schmerzhafte Randzone mit wallartigem, düsterrotem, lividen oder auch grauem, unterminiertem Saum. Das Ulcus ist primär nicht infiziert. Die häufigste Lokalisation des Pyoderma gangraenosum sind die unteren Extremitäten. Es kann aber auch an jeder anderen Stelle der Haut auftreten – seltener an Stamm, Nacken und Kopf.
Ursachen
Ein Pyoderma gangraenosum entsteht nicht aus einer Infektion, dadurch ist eine Behandlung mit Antibiotika wirkungslos. Es wird davon ausgegangen, dass die Erkrankung durch eine überschießende Reaktion des Immunsystems (Autoimmunerkrankung) entsteht. Diskutiert wird eine Fehlfunktion der neutrophilen Granulozyten. Neuere Ergebnisse weisen auf einen ursächlichen Zusammenhang zwischen einer abnormen T-Zell-Antwort mit konsekutiver erhöhter Freisetzung von TNF-alpha hin. Der therapeutische Effekt der TNF-alpha-Inhibitoren wäre hiermit zu erklären. Die Ätiologie ist bisher noch nicht vollständig verstanden (Stand 2016). Das Pyoderma gangraenosum zeigt jedoch eine Assoziation beispielsweise mit:
- Chronisch entzündlichen Darmerkrankungen (bsp.: Morbus Crohn, Colitis ulcerosa)
- rheumatologischen Erkrankungen (z.B. rheumatoide Arthritis)
- Leukämien und myeloproliferative Erkrankungen
- chronischen Infektionskrankheiten (z.B. Bronchitis, Hepatitis)
- postoperativen Wundheilungsstörungen
Leitsymptom sind die solitären oder multiplen tiefreichenden, schmerzhaften, therapieresistenten Ulzera mit dunkel-rot, lividen, unterminierten Rändern. Die Diagnose eines Pyoderma gangraenosum wird aufgrund fehlender eindeutiger serologischer oder histologischer Kriterien anhand des klinischen Bildes und der Anamnese gestellt. Die Diagnose ist eine Ausschlussdiagnose von:
- Ekthyma: Unterschiedlich tiefe, meist max.1 cm durchmessende Ulzera mit scharf geschnittenem Rand und schmierig eitrigen Belägen (wie ausgestanzt). Möglicherweise Lymphangitis und -adenitis. Keine begleitenden Systemerkrankungen.
- Erysipel (nekrotisierend): Akuter Beginn mit Fieber, schmerzhafter Schwellung und Rötung sowie flächiger Ulzeration. ASL ist deutlich erhöht.
- Nekrotisierende Vaskulitis: Akuter Verlauf. Klinisches Bild der „palpablen Purpura“ ist meist nachweisbar. Histologisch Bild der leukozytoklastischen Vaskulitis ist regelmäßig nachweisbar. Weiterhin Bildung von hämorrhagischen Plaques, Erosionen oder flächigen, schmerzhaften Ulzera.
- Livedovaskulopathie: Stets Livedobild mit stechendem Dauerschmerz nachweisbar (nicht das Livedobild sondern der stechende Dauerschmerz führt zum Arzt!), meist im Knöchelbereich lokalisiert.
- Ulcus cruris arteriosum: V.a. an Zehen, Fußrand, Fersen oder Streckseiten der Unterschenkel lokalisiert. Fast immer ist eine arterielle Verschlusskrankheit nachweisbar. Die Ulzera sind schmerzhaft und scharf begrenzt. Serologische Entzündungszeichen fehlen. Ulcuschmerz bei Tieflagerung der Extremität ist verbessert.
- Ulcus cruris venosum: Meist chronisches, in loco typico lokalisiertes (Kulissenbereich der Knöchel), unterschiedlich großes und tiefes Ulkus in entzündeter, häufig indurierter und hyperpigmentierter Haut als Zeichen der chronischen venösen Insuffizienz. Die Schmerzen im Ulkus können anhaltend stark sein; sie vermindern sich nach Hochlagerung.
- Necrobiosis lipoidica (nekrotisierende Form): Chronisch stationäre Erkrankung, meist jahrelanger Verlauf. Häufig Diabetes mellitus. Lokalisation: Streckseite der Unterschenkel. Meist solitäre, unregelmäßig konfigurierte, scharf begrenzte, plattenförmige, eher derbe Plaque, mit 1 oder mehreren, eingestreuten, schlecht heilenden, nicht oder nur wenig schmerzhaften Ulzera.
Therapie
Eine spezifische, einheitliche und effektive Therapie bei Pyoderma gangraenosum existiert nicht.
Lokale Behandlung
Die Behandlung ist lokal mit nichthaftenden Wundauflagen durchzuführen. Ein regelmäßiges Débridement ist möglich, jedoch ist eine operative Maßnahme kontraindiziert, da dies zu einer Verschlechterung und Vergrößerung der Wunde führen kann (sogenanntes Pathergiephänomen). Bei Einleitung einer systemischen Immunsuppression haben die Patienten meist ein erhöhtes Infektionsrisiko und sollten daher im Verlauf auch eine lokale antiseptische Behandlung erhalten. Insbesondere bei der Anwendung von Hydrogelen ist auch auf deren Zusammensetzung zu achten, da es insbesondere bei Patienten mit Pyoderma gangraenosum durch den Zusatz von osmotisch wirksamen Substanzen zu starken Schmerzen kommen kann. Wenn durch eine adäquate immunmodulierende Behandlung der autoinflammatorische Prozess der Gewebezerstörung erfolgreich durchbrochen wurde, können im weiteren Verlauf der Wundbehandlung auch Therapieoptionen wie beispielsweise Vakuumtherapien oder chirurgische Interventionen erfolgen, die initial bei diesen Patienten strikt kontraindiziert gewesen wären.
Systemische Behandlung
Zielführend ist in den meisten Fällen eine innerliche Behandlung mit Medikamenten, die das Immunsystems (Immunsuppressiva) beeinflussen und die Bildung von Antikörpern und Botenstoffen, die sich gegen das eigene Gewebe richten, unterbinden. Insbesondere moderne und nebenwirkungsarme, immunologisch wirksame Medikamente konnten in den letzten Jahren entwickelt werden, die der Ursache dieser Autoimmunerkrankung entgegenwirken. Von besonderer Bedeutung ist ein interdisziplinäres (durch mehrere Fachdisziplinen getragenes) Vorgehen in der Diagnostik und Therapie dieser mitunter chronischen Erkrankung.
Zu beachten ist hierbei, dass bei alleiniger Therapie mit Glukokortikoiden nach dem Absetzen ein Rezidiv auftreten kann. Eine adäquate Einstellung mit Analgetika sollte ebenfalls erfolgen. Der Betroffene kann und soll sich ansonsten so normal wie möglich bewegen.
Verlauf/Prognose
Chronisch-progredienter Verlauf. Spontanheilungen sind eher selten. Gehäuft treten Rezidive auf. Je nach Grunderkrankung muss man sich auf einen jahrelangen Verlauf der Erkrankung einstellen.
Quellen: http://www.wikipedia.de http://flexikon.doccheck.com http://www.enzyklopaedie-dermatologie.de http://www.uke.de Bild: Von I, Monopol, CC BY-SA 3.0, https://commons.wikimedia.org/w/index.php?curid=2302371
