Grundwissen auf Wundwissen: Das Erysipel
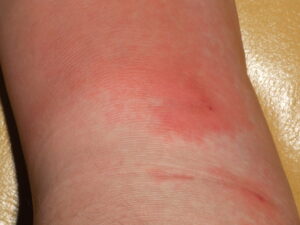
Das Erysipel ist eine häufig akute, bakterielle Infektion der oberen Hautschichten und Lymphwege. Eine scharf begrenzte starke Rötung ist charakteristisch. Es geht von kleinen Hautverletzungen / Hautrissen aus und tritt meist an Armen, Beinen oder im Gesicht und seltener am Nabel auf. Umgangssprachlich wird das Erysipel auch Wundrose und Rotlauf genannt.
Symptome
- Rasch ausbreitende, hochrote, abgestufte, flammenförmige und scharf begrenzte Hautrötung
- Gespannte und glänzenden Haut
- Örtlich begrenzte Schmerzen, auch Juckreiz
- Hautrötung ist anfangs noch im Niveau der Umgebung, schwillt im Laufe an und ist überwärmt
- Kann von kleinen roten Punkten ohne Begleiterscheinungen bis zum hochfieberhaften Infekt mit Schüttelfrost und schwerer Beeinträchtigung / reduzierten Allgemeinzustand reichen
- Gelegentlich können noch kleine Hautverletzungen erkennbar sein, welche als Eintrittspforte des Erregers gedient haben könnten.
- In manchen Fällen bilden sich Blasen die Einbluten können (bullöses / hämorrhagisches Erysipel)
Formen
- Bullöses Erysipel: Meist am 2. oder 3. Tag Blasenbildung
- Hämorrhagisches Eryispel: Mit Einblutungen bzw. Blutblasen
- Echymatöses Erysipel: Kleinflächige Einblutungen
- Gangränöses Erysipel: Mit absterbenden Hautpartien
- Wanderndes Erysipel: Breitet sich in die Umgebung aus, während es sich an der betroffenen Ausgangslokalisation zurückbildet
- Phlegmonöses Erysipel: Fortschreiten in die Tiefe / Subkutis – seltene Form, eine chirurgische Intervention ist nötig
- Glattes / flaches Erysipel: Frühstadium, glatte und glänzende Oberfläche im übrigen Hautniveau
Ursachen
- Akute Infektion der Haut durch:
- gram-positive Kokken:
- Streptokokken: β-hämolysierende Streptokokken der Gruppe A
- selten auch andere Erreger aus der Staphylokokken-Gruppe, wie z.B. Staphylococcus Aureus
- gramnegative Stäbchen wie z.B. Klebsiella pneumoniae, E. Coli, Pseudomonas aeruginosa, insbesondere bei immunsupprimierten Patienten, können diese in seltenen Fällen eine pathogenetische Bedeutung haben.
- gram-positive Kokken:
- Häufig ist ein Epitheldefekt (Wunde, Rhagade, aber auch ein Fußpilz) eine Eintrittspforte für die Krankheitserreger. Bei chronischen Wunden, durch den verlängerten Heilungsverlauf, ist ein fortbestehender Hautdefekt ein Risiko für die Entstehung eines Erysipels.
- Ödembildungen im Gewebe, besonders bei vorbestehenden Lymphgefäßschaden. Bei einem Lymphgefäßschaden funktioniert der Abtransport von eingedrungenen Bakterien in die Lymphknoten, wo diese durch die Abwehrzellen abgetötet werden, nur bedingt.
Lokalisation
- Extremitäten:
- Unterschenkel (etwa 70% der Fälle)
- Unterarme (etwa 12% der Fälle)
- Gesicht (etwa 13% der Fälle): v.a. Wangenbereich, häufig beidseitig, symmetrisch
- Rumpf (etwa 3% der Fälle).
Therapie
- Bei bullösem oder bullös-hämorrhagischem Erysipel ist meist eine stationäre Behandlung mit einer hochdosierten intravenöse antibiotische Therapie notwendig, da eine Neigung zu Rezidiven besteht.
- Bei leichteren Formen kann eine antibiotische Therapie in Tablettenform erfolgen. Tritt währenddessen eine Blasenbildung (bullös) auf, sollte sofort der Arzt aufgesucht werden, um eine Verschlechterung zum hämorrhagischen Erysipel zu verhindern.
- Eine Bettruhe und Hochlagerung der betroffenen Körperareals ist empfohlen, die Eintrittspforte der Erreger muss behandelt werden, außerdem können kühlende Umschläge (bsp. mit Polihexanid) durchgeführt werden.
- Bei anhaltendem Schwellungen kann ab dem 3. – 5. Tag nach Antibiose eine manuelle und ggf. apparative, intermittierende Lymphdrainage durchgeführt werden ⇒ CAVE! Keine Lymphdrainage oder Kompressionstherapie im akuten Entzündungszustand, auf Grund einer Keimverschleppung!
- Schmerzstillende und fiebersenkende Maßnahmen / Mittel
- Bei Bettruhe ist ggf. eine Thromboseprophylaxe erforderlich
Komplikationen
- Hämorrhagische Komponente muss als Verschlechterung der Infektion angesehen werden.
- Blasenbildung bei sehr exsudativer Entzündungsreaktion
- Phlegmone
- nekrotisierende Fasziitis als schwere, rasch fortschreitende, lebensbedrohliche Weichteilinfektionfektion.
- Sepsis
- Rezidive werden bei 5% der Fälle beobachtet. Bei einem Rezidiv besteht die Gefahr eines sekundären Lymphödems.
- Weitere Komplikationen sind eine Thrombophlebitis sowie eine Hirnvenenthrombose und eine Meningitis bei Auftreten im Gesicht durch den Eintritt der Erreger in Kollateralvenen in der tiefen Gesichtsregion.
Quellen: - http://www.wikipedia.de - http://www.dr-gumpert.de - http://www.enzyklopaedie-dermatologie.de - http://wiki-de.genealogy.net/Wundrose Fotos: - CC BY-SA 3.0, https://commons.wikimedia.org/w/index.php?curid=110552
